- 重症患者の下痢の原因に経腸栄養がある
- 栄養製剤の浸透圧は下痢に寄与するが、投与速度の影響の方が大きい
- 浸透圧が比較的高い(浸透圧>400mOsm/L)栄養製剤を使用するときは注意
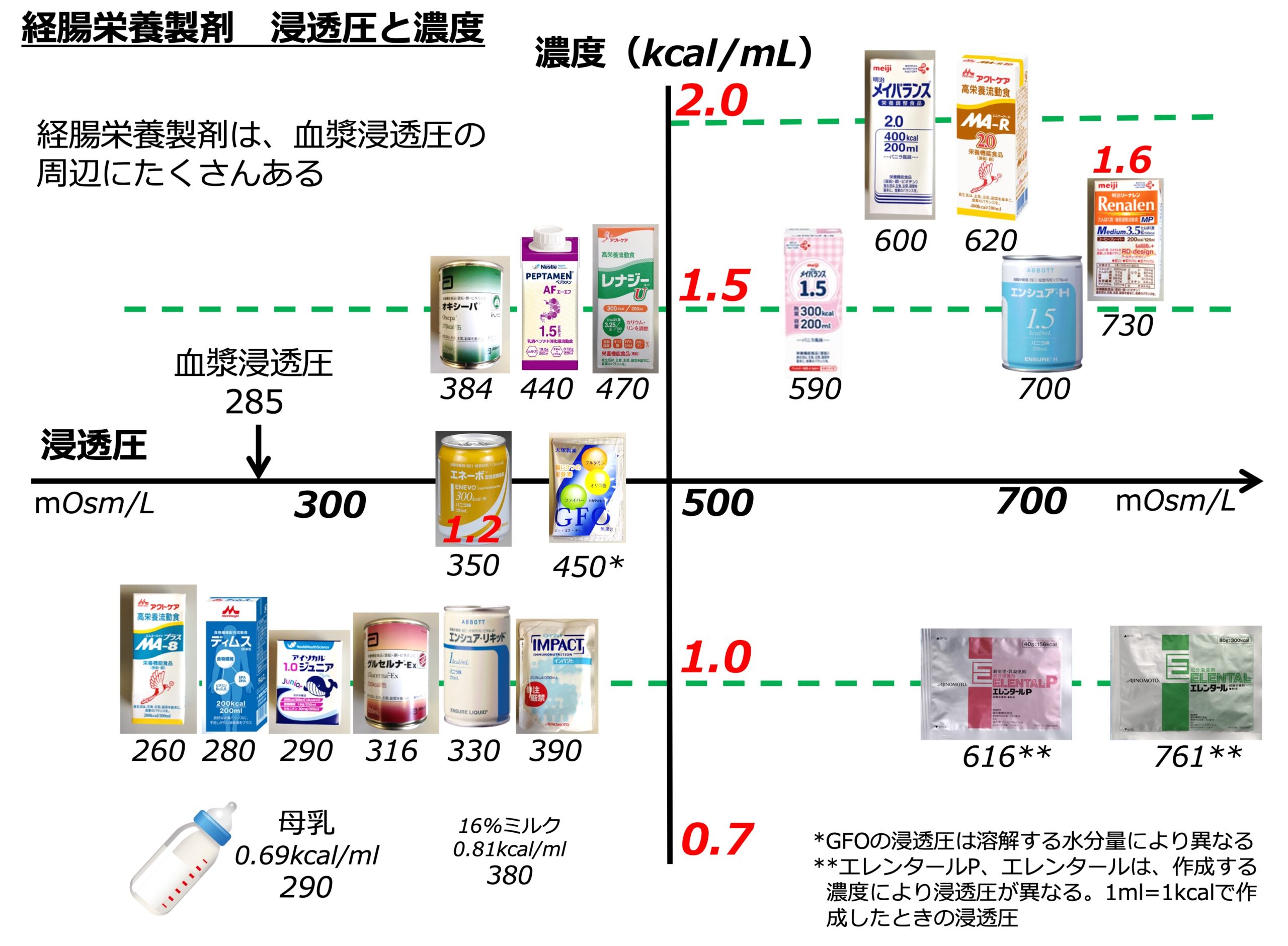
前回、消化管内へ投与する経腸栄養製剤においても浸透圧がポイントとなり、その比較対象は血漿浸透圧であること書きました。ICUで使用される機会が多い経腸栄養製剤を浸透圧と濃度(1mlあたりのカロリー)から作成した一覧表をみてみると、やはり血漿浸透圧に近い浸透圧をもつ経腸栄養製剤が多くみられます。一覧表の縦軸の単位は、濃度(kcal/ml)ですが、同じ1kcal/mlの濃度でも、各栄養製剤により浸透圧は大きく異なり、MA-8の260mOsm/Lからエレンタールの761mOsm/Lと幅広く、濃度が高くなるにつれて、浸透圧も高くなっていっています。
重症患者管理において、1kcal/mlの経腸栄養製剤では水分管理が困難となることもしばしば経験します。心不全が重症で水分制限を行いたいときや、人工呼吸管理を行っていて抜管を目指しているときなどは、マイナスバランスからeuvolemia、つまりプラスマイナスゼロのバランス管理を行う必要があります。このようなとき、経腸栄養によるフルカロリー投与は、プラスバランスに陥りやすく、より濃度の高い製剤、つまりは浸透圧の高い製剤の選択をする必要性がでてきます。
栄養製剤の浸透圧が上昇すると浸透圧性下痢の可能性は高くなります。浸透圧性下痢は投与された経腸栄養製剤が腸管内で吸収されず、腸管内の浸透圧が上昇、その上昇した浸透圧に誘導されるように腸管内に水分が増加することで下痢が起こります。経腸栄養製剤の多くは、消化・吸収がスムーズに行われるように設計されており製剤の浸透圧の影響よりも、投与速度の方が下痢に対する影響が大きいと考えられています。栄養の投与速度が、100ml/時を超えると下痢を起こしやすくなるとされていますが、教科書的には、胃内投与であれば200ml/時まで、小腸内投与であれば100ml/時までが上限とされています。経腸栄養中の下痢の主な原因を次の表に示します。

ICUにおける下痢についてまとめた論文が2022年にintensive care medicine (PMID:35411491)に発表されました。アメリカやカナダなど各国12ヶ所のICUに入室後24時間以上経過した成人患者において、①下痢の頻度、②クロストリジウム・ディフィシルに関連する下痢(CDAD)、③下痢がみられた患者におけるICU入室期間、病院入院期間と死亡率を調べた研究です。
1109名のICU入室患者が登録され、平均年齢は61.4歳、下痢と診断された割合は、WHO定義では、73.8%(818名)が下痢と診断されましたが、Bristol Stool Chart scoreでは、53.5%、Bliss scoreでは37.7%が下痢と診断され、用いられる下痢の定義により頻度は大きく異なる結果となりました。結果的に、WHO定義は他の2つの定義により診断される下痢の症例をすべて含んでいました。CDADの検査は99名に実施され、その内23名がCD陽性(陽性率23%)となりました。
下痢を引き起こす要因として、①経腸栄養 (RR 1.14 95%CI 1.16-1.31, p<0.001)、②抗菌剤投与期間(RR 1.02 95%CI 1.02-1.03, p<0.001)、③座薬 (RR 1.14 95%CI 1.06-1.22, p<0.001)が同定されました。下痢がみられた患者は、ICUおよび病院入院期間が長くなりましたが、院内死亡率には影響しませんでした。下痢の診断は、WHO定義を用いたときが頻度としては最も高くなりましたが、いずれの定義による下痢においても死亡率への影響はみとめられず、経腸栄養が下痢を引き起こす要因となっていました。
浸透圧が比較的高い(浸透圧>400mOsm)栄養製剤を使用する際には、投与速度に注意して開始時は、20~25ml/時程度で経過観察を行い、徐々に消化管の馴化、および腹部症状を確認しながら増量していく必要があります。下痢がみられた際には、投与速度を下痢がみられなかった速度まで一度下げてみて経過観察し、安易に栄養投与を中止せずに栄養管理を継続していくことが重要です。



コメント